Quelles sont les douleurs provoquées par le diabète ? Dans cet article, nous allons explorer ensemble les différentes manifestations douloureuses liées au diabète et, surtout, les moyens efficaces pour y faire face et retrouver confort et qualité de vie.
Sommaire
- Diabète et douleur chronique : Douleurs neuropathiques
- Quelles sont les douleurs provoquées par le diabète : Mécanismes et manifestations
- Cartographie des douleurs diabétiques : Où se situe les douleurs neuropathiques ?
- Quelles sont les douleurs provoquées par le diabète : Quand s’inquiéter
- Peut-on guérir d’une neuropathie périphérique : Traitements médicamenteux
- Prévention et gestion quotidienne des douleurs diabétiques
- Douleurs du diabète : La conclusion
Diabète et douleur chronique : Douleurs neuropathiques
Le diabète et la douleur chronique sont deux problèmes de santé qui, malheureusement, font souvent équipe. Si vous vivez avec le diabète, vous connaissez peut-être déjà cette réalité. Les chiffres parlent d’eux-mêmes : près de 50 % des personnes diabétiques développent des douleurs neuropathiques au cours de leur vie.
Au quotidien, ces douleurs ne sont pas de simples désagréments passagers. Elles peuvent transformer chaque geste banal en véritable défi. Mettre ses chaussures, tenir un stylo, monter des escaliers… Ces actions simples deviennent parfois des montagnes à gravir. Comprendre ces douleurs, c’est déjà faire un pas vers leur soulagement.
Quelles sont les douleurs provoquées par le diabète : Mécanismes et manifestations
1- Comment le diabète endommage-t-il les nerfs ?
Pour faire simple, le diabète et les nerfs ne font pas bon ménage. Quand la glycémie reste élevée pendant des périodes prolongées, cela provoque une sorte d’attaque chimique contre nos nerfs. L’hyperglycémie chronique détériore progressivement la gaine protectrice des fibres nerveuses, un peu comme l’isolation d’un câble électrique qui s’abîmerait avec le temps.
Ce processus ne se produit pas du jour au lendemain. Il s’installe sournoisement, sur plusieurs années généralement. D’ailleurs, certains facteurs accélèrent cette détérioration :
- L’ancienneté du diabète : plus, vous vivez longtemps avec cette maladie, plus le risque augmente
- Le contrôle glycémique : des pics fréquents de sucre dans le sang accélèrent les dommages
- L’âge : nos nerfs deviennent naturellement plus vulnérables avec les années
Des patients, malgré un diabète relativement bien contrôlé, développent quand même des problèmes nerveux. C’est que d’autres facteurs comme l’hypertension ou le tabagisme peuvent aussi jouer un rôle aggravant. D’où l’importance d’une prise en charge globale.
2- Les différents types de neuropathies diabétiques
La neuropathie diabétique n’est pas un problème uniforme. Elle se présente sous différentes formes, chacune avec ses particularités :
- La neuropathie périphérique est sans doute la plus fréquente. Elle touche principalement les membres, surtout les pieds et les jambes. Les fourmillements et sensations de brûlure en sont les signes caractéristiques. Parfois, on a l’impression de marcher sur du coton ou, au contraire, de ressentir une hypersensibilité douloureuse au moindre contact.
- Puis il y a la neuropathie autonome, plus sournoise, car elle s’attaque aux nerfs qui contrôlent nos organes internes. Troubles digestifs, problèmes cardiaques, dysfonctionnements urinaires… son impact est large et parfois difficile à relier directement au diabète.
- Les mononeuropathies concernent quant à elles un nerf isolé. Imaginez une douleur soudaine au niveau du poignet, de la cuisse ou du visage. Ça peut être le signe qu’un nerf spécifique est touché. Cette forme est moins courante, mais souvent plus brutale dans son apparition.
- Enfin, les radiculopathies affectent les racines nerveuses qui émergent de la colonne vertébrale. La douleur irradie alors le long du trajet du nerf, comme une sciatique par exemple.
Il faut savoir que ces différentes formes peuvent coexister et évoluer avec le temps. C’est pourquoi un suivi régulier est essentiel, même quand tout semble aller bien.
Cartographie des douleurs diabétiques : Où se situe les douleurs neuropathiques ?
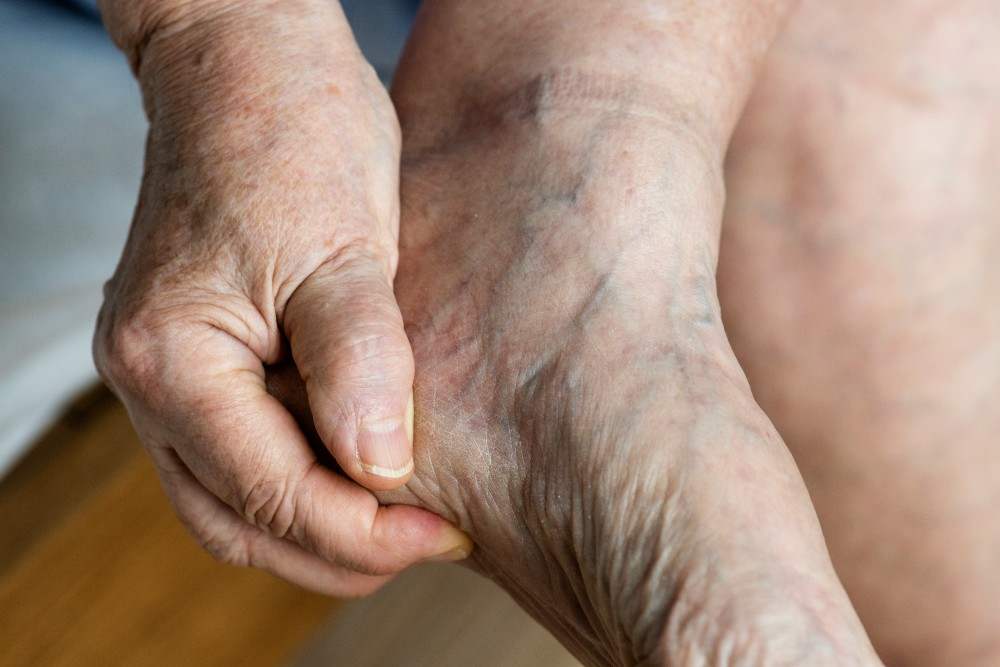
1- Douleurs aux jambes et diabète : Comment reconnaître une neuropathie dans les pieds ?
Les pieds et les jambes sont souvent les premiers à envoyer des signaux d’alarme. Vous connaissez peut-être déjà ces sensations de brûlure qui s’intensifient la nuit, comme si vos pieds étaient posés sur un radiateur. Ou ces fourmillements agaçants qui donnent l’impression que des milliers d’insectes se promènent sous votre peau. Ce qui est particulièrement traître avec ces douleurs, c’est leur impact sur le sommeil. Le patient peut avoir une envie soudaine de sortir les pieds du lit, même en plein hiver, tant la chaleur amplifie ses douleurs nocturnes. La qualité du sommeil s’en trouve évidemment affectée, ce qui aggrave la fatigue déjà présente chez de nombreux diabétiques. Attention aux signes du pied diabétique : rougeurs persistantes, crevasses, petites plaies qui ne guérissent pas… Ces manifestations nécessitent une vigilance particulière, car elles peuvent rapidement s’aggraver, surtout quand la sensibilité est diminuée et qu’on ne ressent plus correctement les blessures.Qui soigne la neuropathie des pieds ?
En profondeur, c’est le neurologue qui soigne la neuropathie des pieds en collaboration avec le podologue-pédicure, spécialiste du pied. Le diabétique consulte ce professionnel très régulièrement pour se faire couper les ongles des pieds notamment (qui évite toutes blessures) et inspecte minutieusement les pieds du malade.Est-ce que la neuropathie empêche de marcher ?
Si le diabétique souffre de douleurs, de blessures ou aussi d’une amputation du pied, oui elle peut empêcher de marcher occasionnellement ou définitivement.2- Douleur bout des doigts diabète et aux mains
Les mains ne sont pas épargnées par la neuropathie diabétique. Les symptômes commencent généralement par des engourdissements au bout des doigts, parfois accompagnés de picotements désagréables. Ces sensations peuvent sembler anodines au début, mais elles compliquent progressivement les gestes précis du quotidien. Le diabète augmente par ailleurs considérablement le risque de développer un syndrome du canal carpien. Cette compression du nerf médian au niveau du poignet provoque des douleurs lancinantes qui peuvent irradier jusqu’au coude. Des patients artisans ou musiciens peuvent souffrir de cette pathologie devenant particulièrement handicapante professionnellement. La perte de dextérité qui en résulte transforme des actions simples en véritables défis : boutonner une chemise, ramasser une pièce de monnaie, tenir un stylo… D’ailleurs, ces difficultés peuvent conduire à un certain isolement social quand on n’ose plus participer à certaines activités par peur de paraître maladroit.Quelle maladie provoque des fourmillements dans les mains ?
La neuropathie diabétique provoque des fourmillements dans les mains mais le syndrome du canal carpien également tout comme la sclérose en plaques.3- Diabète et douleurs musculaires
Les crampes musculaires sont fréquentes chez les personnes diabétiques, notamment au niveau des mollets. Elles surviennent souvent la nuit ou après un effort physique modéré. Le diabète perturbe en effet l’équilibre électrolytique et la microcirculation, ce qui favorise ces contractions douloureuses et involontaires. L’amyotrophie diabétique est moins connue, mais tout aussi invalidante. Il s’agit d’une fonte musculaire asymétrique, touchant principalement les cuisses. On observe un affaiblissement progressif qui peut être accompagné de douleurs profondes et persistantes. En ce qui concerne les articulations, le diabète accélère souvent le développement de l’arthrose. La glycation (fixation du sucre sur les protéines) altère la qualité du cartilage et favorise l’inflammation chronique. Ces douleurs articulaires s’ajoutent aux autres manifestations douloureuses, créant parfois un véritable cercle vicieux d’inactivité forcée.Quelles sont les douleurs provoquées par le diabète : Quand s'inquiéter
1- Symptômes nécessitant une attention médicale immédiate
Certains signaux ne doivent jamais être ignorés. Une douleur soudaine, intense et inhabituelle dans un pied ou une jambe peut signaler un problème vasculaire aigu. C’est une urgence qui nécessite une consultation immédiate.
Les plaies ou ulcérations qui ne montrent aucun signe de guérison après quelques jours sont également préoccupantes. Le diabète ralentit naturellement la cicatrisation, mais une plaie qui persiste représente une porte d’entrée pour les infections.
Soyez attentif aux changements de couleur ou de température des extrémités. Un pied anormalement pâle, bleuté ou au contraire très rouge, significativement plus froid ou plus chaud que l’autre, peut indiquer un problème circulatoire sérieux. Ne tardez pas à consulter dans ces situations.
2- Évolution des symptômes : Quand la progression devient préoccupante
L’aggravation rapide des douleurs sur quelques jours ou semaines n’est jamais normale. Si vous constatez que vos douleurs s’intensifient malgré votre traitement habituel, ou qu’elles vous réveillent de plus en plus souvent la nuit, parlez-en à votre médecin.
L’extension des symptômes à de nouvelles zones constitue également un signal d’alerte. Par exemple, des douleurs qui commencent à remonter des pieds vers les cuisses, ou qui apparaissent dans les mains alors qu’elles n’affectaient jusqu’alors que les membres inférieurs.
La perte progressive de sensibilité est peut-être le signe le plus insidieux. Beaucoup de patients considèrent que c’est « plutôt une bonne nouvelle » de ne plus ressentir de douleurs. C’est en réalité très préoccupant, car cela traduit une atteinte nerveuse avancée et augmente considérablement le risque de blessures non perçues.
Peut-on guérir d’une neuropathie périphérique : Traitements médicamenteux
1- Comment traiter une neuropathie des pieds et des mains
Face aux douleurs neuropathiques, les antalgiques classiques comme le Paracétamol montrent souvent leurs limites. C’est pourquoi on privilégie des médicaments spécifiquement conçus pour cibler ces douleurs particulières. La Prégabaline et la Gabapentine, initialement développées comme antiépileptiques, se sont révélées particulièrement efficaces pour apaiser les sensations de brûlure et les fourmillements.
Certains antidépresseurs, notamment ceux de la classe des tricycliques ou inhibiteurs de la recapture de la sérotonine et de la noradrénaline, constituent aussi des options thérapeutiques intéressantes. Ils agissent en modulant les voies de la douleur au niveau du système nerveux central.
La recherche avance constamment dans ce domaine. Des molécules comme les inhibiteurs de la sodium-channel Nav1.7 semblent prometteuses pour l’avenir du traitement du diabète et ses des douleurs neuropathiques. Des essais cliniques avec ces nouveaux médicaments ont obtenu des résultats encourageants, bien que ces traitements ne soient pas encore disponibles en pratique courante.
2- Comment soigner la neuropathie : Techniques interventionnelles
Au-delà des médicaments, notre clinique propose plusieurs approches interventionnelles qui peuvent changer la donne pour de nombreux patients.
- La stimulation nerveuse électrique transcutanée (TENS) utilise de faibles impulsions électriques pour bloquer les signaux douloureux. Cette technique non invasive peut être utilisée à domicile après une formation appropriée.
- La stimulation de la moelle épinière : Cette technique implique la pose d’électrodes près de la colonne vertébrale pour moduler les signaux douloureux avant qu’ils n’atteignent le cerveau. Les résultats peuvent être spectaculaires chez certains patients sélectionnés.
- Les blocs nerveux constituent une autre option dans notre arsenal thérapeutique. Ces injections ciblées de médicaments anesthésiques, parfois associés à des corticoïdes, permettent de soulager des zones précises pendant plusieurs semaines, voire plusieurs mois. Ces procédures mini-invasives sont pratiquées dans des conditions optimales de sécurité.
3- Comment se débarrasser des douleurs neuropathiques : Approches complémentaires et réadaptation
- La physiothérapie spécialisée joue un rôle important dans la gestion des douleurs diabétiques. Des exercices spécifiques améliorent la circulation sanguine et maintiennent la mobilité articulaire, tandis que certaines techniques manuelles peuvent soulager les tensions musculaires associées. Les équipes de physiothérapeutes développent des programmes personnalisés adaptés à chaque situation.
- L’acupuncture traditionnelle ou électrique montre également des résultats intéressants chez de nombreux patients diabétiques souffrant de douleurs chroniques. Cette approche millénaire, intégrée à notre pratique de médecine intégrative, permet souvent de réduire les doses de médicaments nécessaires.
- Ne sous-estimons pas l’importance des techniques de gestion du stress comme la méditation de pleine conscience ou la relaxation profonde. La douleur chronique et le stress forment un cercle vicieux qu’il est essentiel de briser. Des sessions d’apprentissage de ces techniques sont régulièrement organisées dans notre centre.
Prévention et gestion quotidienne des douleurs diabétiques
1- Contrôle glycémique optimal : Premier rempart contre les douleurs
Il faut le dire clairement : maintenir une glycémie stable reste la meilleure stratégie pour prévenir l’apparition ou l’aggravation des douleurs neuropathiques. Les études montrent qu’un bon équilibre glycémique peut non seulement ralentir la progression des atteintes nerveuses, mais parfois même permettre une certaine récupération.
Le suivi régulier de votre taux de sucre dans le sang et l’ajustement de votre traitement en conséquence sont donc essentiels. Les technologies modernes comme les capteurs de glucose en continu facilitent grandement cette surveillance, en vous alertant avant même que des pics ou des chutes dangereuses ne surviennent.
D’ailleurs, certains patients remarquent une corrélation directe entre leurs épisodes d’hyperglycémie et l’intensification de leurs douleurs. Cette observation personnelle peut être un puissant motivateur pour maintenir un contrôle glycémique rigoureux.
2- Quelles sont les douleurs provoquées par le diabète : Soins quotidiens et auto-surveillance
L’inspection quotidienne des pieds et des mains devrait devenir un rituel aussi automatique que le brossage des dents. Utilisez un miroir pour examiner la plante des pieds ou demandez l’aide d’un proche si votre mobilité est réduite. Recherchez systématiquement rougeurs, cloques, coupures ou zones de pression.
Le choix des chaussures est crucial. Privilégiez des modèles à bout large, sans coutures intérieures, avec une semelle absorbant les chocs. Des semelles orthopédiques sur mesure peuvent redistribuer les pressions et prévenir l’apparition de points douloureux. Évitez absolument de marcher pieds nus, même chez vous.
Pour maintenir la souplesse et la circulation, quelques exercices simples font des merveilles : rotations des chevilles, flexions des orteils, étirements doux des mollets… Ces mouvements, pratiqués régulièrement, contribuent à limiter les crampes et à préserver la mobilité.
3- Ajustements du mode de vie pour réduire les douleurs
- Une alimentation pour diabétique anti-inflammatoire riche en oméga-3, antioxydants et fibres peut contribuer à réduire l’inflammation systémique qui aggrave souvent les douleurs neuropathiques. Intégrez davantage de poissons gras, fruits colorés, légumes verts et noix dans votre régime quotidien.
- La gestion du poids reste un facteur déterminant. Chaque kilo en moins soulage vos articulations et améliore votre sensibilité à l’insuline. Le sport adapté, comme la natation, le vélo stationnaire ou la marche modérée, contribue non seulement au contrôle pondéral, mais stimule aussi la production d’endorphines, ces analgésiques naturels.
- Limitez certains facteurs aggravants bien identifiés : L’alcool et le tabac sont particulièrement néfastes pour les nerfs déjà fragilisés par le diabète. Leur réduction, voire leur élimination, peut conduire à des améliorations significatives des symptômes douloureux.
Douleurs du diabète : La conclusion
La prise en charge précoce des douleurs liées au diabète fait toute la différence dans l’évolution à long terme. Ne considérez jamais ces douleurs comme une fatalité ou une conséquence inévitable de votre maladie, car des solutions existent et s’améliorent constamment.
N’hésitez pas consulter votre médecin si vous remarquez toute modification de votre situation dont une perte de sensibilité soudaine.
Vivre avec le diabète représente déjà un défi quotidien, vous méritez de le faire sans souffrance inutile. Avec les bonnes stratégies et un accompagnement, il est tout à fait possible de retrouver confort et qualité de vie malgré les complications nerveuses du diabète.